- ホーム
- 看護職の皆さまへ
- 政策活動(医療制度)
- 医療提供体制の改革
医療提供体制の改革
改革の背景・趣旨
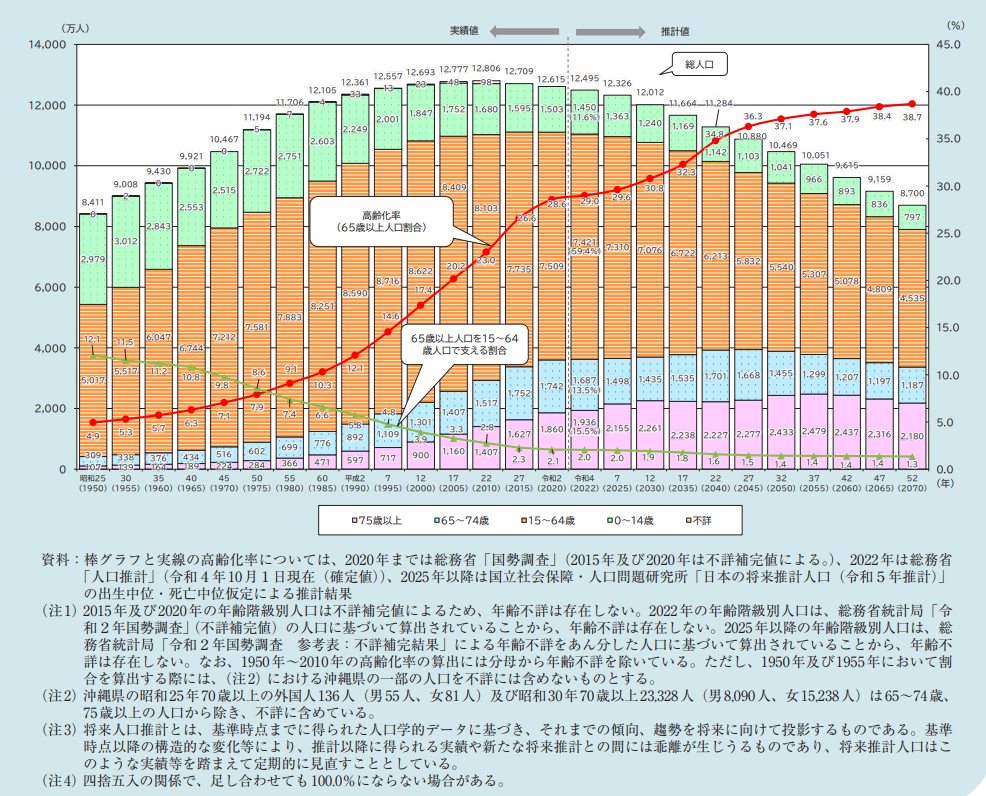
総人口(特に生産年齢人口)の減少、高齢化の進展などによって、今後日本の人口構造が大きく変化することが明らかになっています(下図)。特に2025年は団塊の世代が75歳以上を迎える年であり、後期高齢者人口の増加に伴う社会保障給付費の増大により、医療制度の持続可能性が懸念されています。さらに、2040年は生産年齢人口が急減する一方で高齢者数が日本全体でピークを迎える年であり、2040年を見据えた検討も進められています。これらの人口構造の変化には地域差があることが分かっており、医療制度の持続可能性を確保していくためには、地域の医療需要に応じた医療提供体制の整備が求められています。
このページでは、2025年を見据えて三位一体で進められている医療提供体制の改革(「地域医療構想の実現等」「タスク・シフト/シェアを含めた医師・医療従事者の働き方改革の推進」「実効性のある医師偏在対策の着実な推進」)のうち、地域医療構想の実現と地域包括ケアシステム構築に向けた在宅医療の推進について説明します。
地域医療構想
効率的かつ質の高い医療提供のためには、医療の機能に見合った資源の配置を促し、急性期から回復期、慢性期まで患者が状態に見合った病床で、より良質な医療サービスを受けられる体制を各地域で作ることが必要であり、この実現のために、平成26年の医療介護総合確保推進法の制定により、医療計画の一部として「地域医療構想」を策定することが医療法において定められました。地域医療構想とは、基本的に二次医療圏(一般の入院に係る医療を提供することが相当である単位)を1つの構想区域とし、各構想区域における高度急性期・急性期・回復期・慢性期における2025年の医療需要とそれに対応する病床必要量の推計、各医療機関から報告される現在と今後の病床機能(病床機能報告※)をもとに、地域における必要な医療機能や病床を確保するものです。地域医療構想の実現に向けた医療機能の分化・連携は、各医療機関の自主的な取組や医療機関相互の協議(地域医療構想調整会議)によって実現することとされています(下図)。
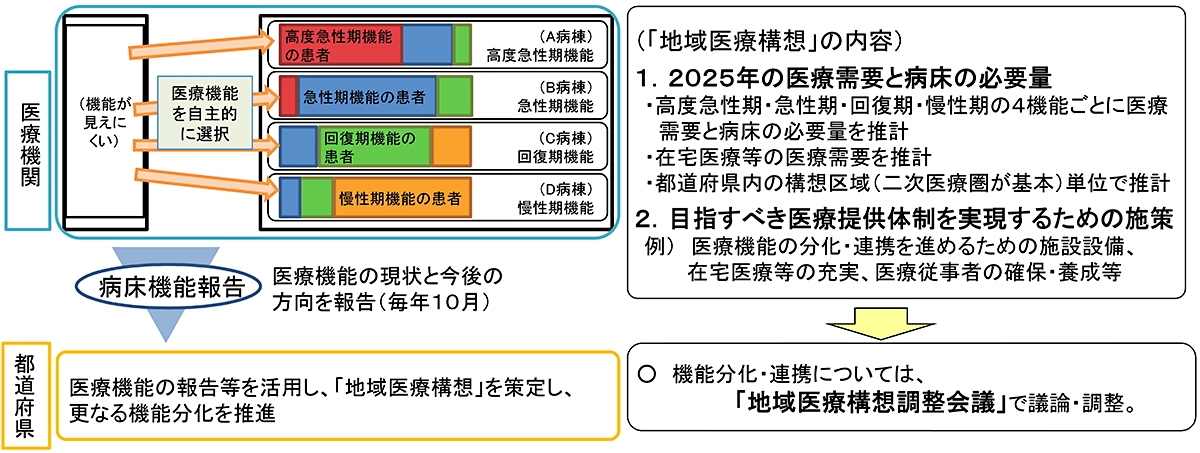
「第25回医療計画の見直し等に関する検討会」参考資料2より引用
そのため、医療機能の転換や他の医療機関との再編統合等が行われることもあり、当該医療機関に勤務する医療従事者にとっては、求められる医療提供内容の変化や職員数の増減、勤務地の変更などの影響を受ける場合があります。
※病床機能報告(厚生労働省ホームページ内)
地域包括ケアシステム構築に向けた在宅医療の推進
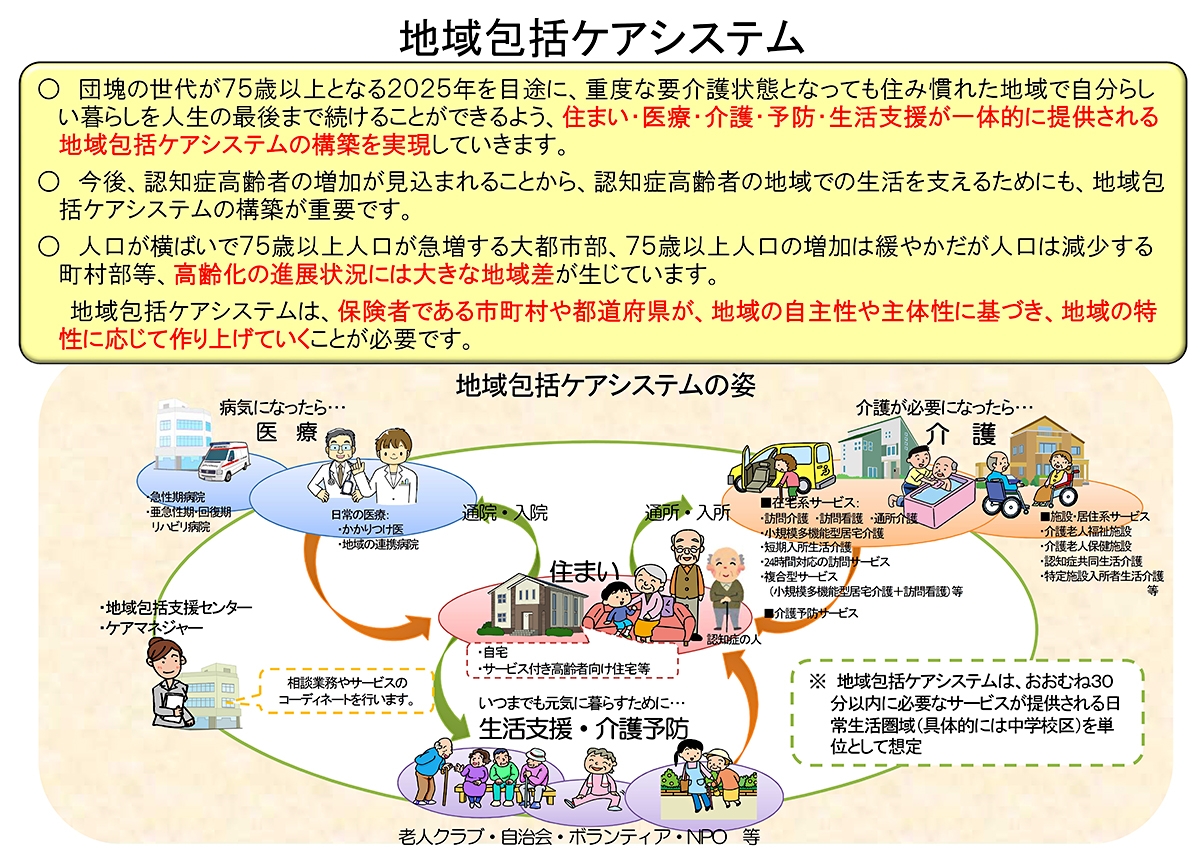
地域包括ケアシステムとは、地域の実情に応じて、高齢者が、可能な限り、住み慣れた地域でその有する能力に応じ自立した日常生活を営むことができるよう、医療、介護、介護予防、住まいおよび自立した日常生活の支援が包括的に確保される体制です(下図)。 これまでの「病院完結型」の医療ではなく、地域での療養生活を支える「地域完結型」の医療提供体制の構築が求められています。ここでは、地域包括ケアシステム構築に向けた在宅医療の推進について説明します。
高齢化の進展や2025年に向けた地域医療構想による病床の機能分化・連携に伴い、在宅医療の需要は、大きく増加することが見込まれています。住み慣れた地域で暮らし続ける(地域包括ケアシステムの構築の)ためには、自宅や高齢者住宅等の住まいで医療を受けられる体制の強化が必要であり、在宅医療の推進が不可欠です。
都道府県における在宅医療の提供体制の構築に向けて、平成25年の第6次医療計画において在宅医療に関する事項が医療計画に追加され、「①円滑な在宅療養移行に向けての退院支援」「②日常の療養支援」「③急変時の対応」「④患者が望む場所での看取り」の4つの医療機能を確保するための指針が示されました(下図)。さらに、平成30年の第7次医療計画では、24時間体制を取っている訪問看護ステーション数や機能強化型訪問看護ステーション数等の看護に関する数値目標とその達成に向けた施策を可能な限り設定することが記載され、質の高い訪問看護の確保を含めた在宅医療の構築が各都道府県で進められています。
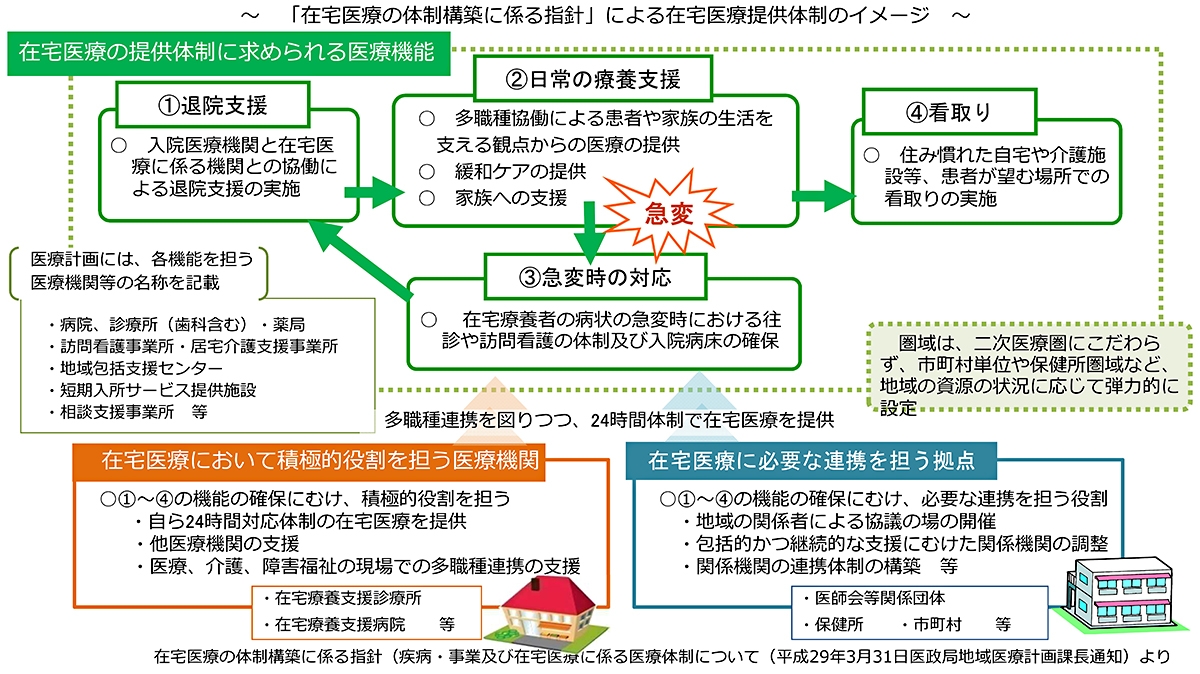
「第11回地域医療構想に関するワーキンググループ・第3回在宅医療及び医療・介護連携に関するワーキンググループ 合同会議」資料2より引用
よりよいウェブサイトにするために
みなさまのご意見をお聞かせください