- ホーム
- 看護職の皆さまへ
- 危機管理
- 新型コロナウイルス感染症関連情報
- 新型コロナウイルス感染症での看護職の活動
- 患者・家族のケア
患者・家族のケア
更新日:2020年8月17日
「一人で逝かせてしまった」 〜感染対策と医療倫理のジレンマ〜
学校法人聖マリアンナ医科大学 川崎市立多摩病院
副院長・看護部長 佐藤美子さん
家族支援専門看護師 藤井真樹さん
「神奈川モデル」で中等症患者を受け入れ
川崎市立多摩病院(376床)は川崎市北部の急性期医療を担う中核的病院だ。今回の新型コロナウイルス感染症(COVID—19)では「神奈川モデル」※1の重点医療機関として中等症の感染症患者を受け入れている。ICUと一般病床の個室あわせて最大30床(病棟28床 + ICU2床)を、感染専用病床とし、看護師は、総合診療内科病棟のスタッフを中心に全病棟から希望者を募った。感染専用病棟は、28床に専門チームとして26人を配置し、患者の状態に合わせて最大35人までの配置を検討した。通常にくらべて4対1以上の人数が必要だったため、病棟を1つ閉鎖して人員を確保した。
ピーク時の4〜5月にかけては、認知症の高齢者や知的障害の患者が入院したこともあり、現場は過酷な状況になった。その中で、同院の佐藤美子看護部長は、看護師たちが医療倫理と感染対策の板挟みになっている状況に直面する。

感染専用病棟のミーティング風景
青色の板の向こうがレッドゾーン
「私は曝露時間を短くするという意味で、レッドゾーンに1時間以上いないように指示をしていたが、看護師は患者のそばを離れようとしない。普段ならさっと手を握ったら脈をとれるところが、手袋を何重にもしているので、全然感覚が分からない。顔を近づけて表情を読み取り、話を聞くこともできない。行うべき看護ができない。非常に苦しんでいたと思う」と佐藤看護部長。
看護師のサポートにあたった家族支援専門看護師の藤井真樹さんも、同様に看護師たちのジレンマを目の当たりにした。
「通常の寄り添う看護というのが明確に制限された。ナースコールが鳴っても、患者さんのところに行ってあげられない。認知症の患者さんや、知的障害がある患者さんは、なぜ隔離されているのかが分からないし、感染対策をしているうちに、患者さんが転倒したらどうしよう、とか駆け付けられないということを皆、相当悩んでいた」(藤井さん)
佐藤看護部長は、スタッフ1人1人と定期的に面接し、3月末からは産業カウンセラーとの面談を設けるなど、メンタルケアの機会をできる限り増やした。しかし4月になって看護師たちのジレンマが限界になる出来事が起こる。転院してきた高齢の感染者が亡くなってしまったのだ。
「これで看取りですか」 〜感染対策と医療倫理の板挟み〜
その患者は、延命治療を希望しないという意向を示していたため、重症化してもこれ以上の高度な医療はせず、同院で看取ることになっていた。新型コロナウイルス感染症の患者を看取るための手順書はあったが、その内容に、看護師たちから、倫理的に納得できないという声が上がった。
「通常の看取りであれば、そばに寄り添って細やかなニーズを汲み取り、ご家族のグリーフケアも行う。そういったプロセスが当たり前に染みついている。しかし新型コロナウイルス感染症の患者さんにはそれができない。中には “これで看取りですか” と詰め寄る看護師もいた」(佐藤看護部長)
さらに看護師たちを苦しめたのは、この患者がある程度、体を動かすことができ、心電図のモニターや酸素マスクを頻回に外してしまうことだった。結局、患者を身体拘束せざるを得ず、そのまま患者は亡くなってしまった。日頃、身体拘束を減らす取り組みも行っていただけに、看護師たちのショックは大きかった。
- 「1人で逝かせてしまった。最期をそばで見守ってあげられなかった」
- 「納体袋に入れられ、誰にも顔を見られず火葬場に行ったかと思うと無念でしかたがない」
- 「自分が患者の立場だったら状況も分からないまま拘束されて亡くなっていくのは辛すぎる」
- 「何かあってもすぐに訪室できないし、アクリル板越しに見ているだけで辛かった」
10日後に行われたデスカンファレンスでは、次々と悲痛な思いが語られた。「看護とは何だろうか」と涙を流す看護師もいた。
病院組織を「集団システム」と見立て介入する
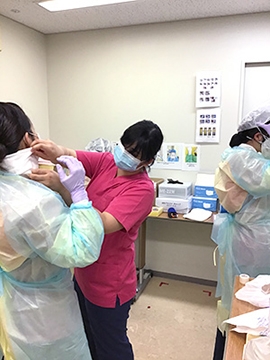
個人防護具の着脱はペアを組み確認
家族支援専門看護師である藤井さんは、普段は、患者と家族、医療者の関係性を調整し、家族に対するグリーフケアや、患者家族のセルフケアの向上・エンパワメントを主たる役割としている。家族支援の視点で見ると、感染専用病棟は、危機的状況にある家族と同じ状態だったという。
「 “家族看護” では全体を俯瞰し、関連性を丁寧に読み取った上で、揺れている現場、弱くなりやすいところに介入する。それが今回は感染専用病棟だった。患者家族に必要とされるグリーフケアが病棟の看護師たちにも必要だった」と藤井さんは振り返る。
藤井さんは、デスカンファレンスで看護師たちの訴えを傾聴しつつ、できなかったことだけでなく、患者に対してできたことや、良かったことについても共有することを提案した。すると
- 「スマートフォンでお孫さんのメールを見せることができた」
- 「遺族の方とお話ができた」
- 「現状は災害であり、通常の医療やケアできなくても誰も責められる必要がないと医師が共有してくれた」
といったエピソードが挙がった。
また対処方法として「苦しい中でもできていることを見つける」ことや「次はこれができるかもしれないと先のことを考える」など前向きな発言も聞かれた。
さらに、藤井さんが看護師たちに提示したのは「あいまいな喪失」という概念だった。
「通常のグリーフケアができない、当たり前のことが行えない、そういうあいまいさの中の喪失感はとてもストレスが高いと言われている。今の状況を “あいまいな喪失” と位置付けることで、今あるストレスに耐えることができるのではないかと伝えると、病棟のスタッフはストンと腹に落ちた感じで変化が見られた」(藤井さん)。
デスカンファレンスをきっかけに、藤井さんは直接患者と家族が対面できなくても壁越しでも対話できる工夫、テレナーシングの工夫など、同じような状況になったら何ができるか、看護師たちと検討し始めている。
また、感染専用病棟の看護師たちと、藤井さん、看護部長らが参加する “シェアリング会” を開始。批判はせず、気になること、困っていることを自由に語るという会だ。
「何か解決しようとかこうすべきだ、ではなく、語りによって少しでも抱えている荷を下ろし、その人の力で乗り越えていけるようなサポートをしていくことが必要」と藤井さんは言う。
週1回のシェアリング会では、感染対策の情報や方針が日々変わることの苦労や、ストレス発散のアイディア、看護師自身が家族と連絡をとれない等の悩みが発せられ、これがメンバー同士のこまめなコミュニケ―ションにつながり、感染専用病棟のチーム力は格段に上がっているという。
1人で悩まないために 〜病院としての倫理基準〜
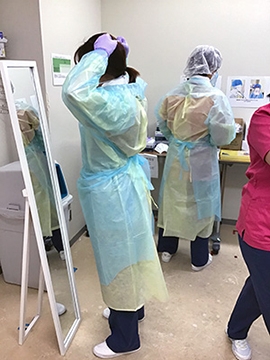
鏡でのチェックを励行
佐藤看護部長は、こうした取り組みと並行して、病院全体としての医療職の倫理指針をつくることを院内の新型コロナウイルス対策本部で提案した。看護職だけでなく医師や他の医療職の間でも、感染対策と医療倫理のジレンマが生じていることが報告されていたからだ。
院内の倫理コンサルテーションチーム※2で、藤井さんを中心に、何度も検討が行われた。出来上がった「COVID—19患者対応に関する倫理指針」※3は「医療倫理の4原則」を基に、8項目にわたって病院としての姿勢が示されている。トリアージの理念から医療資源の提供には優先順位がつくこと、その中でも患者の自己決定を大事にすること、また医療従事者の安全性を確保すること、患者・家族だけでなく、職員の生活環境の整備や、不安に対応することなどを文書にして示し、病院の姿勢として、院内外に公表した。患者・家族や地域住民に理解を求めることはもちろん、職員自身が自分たちの行っている医療を客観的にとらえ、1人で悩まず、評価できることが重要だと考えたためだ。
「病院として個々が持つ倫理的、道徳的な気持ちに対して、悪いことじゃないよ、これが今の現実だ、と公表することが大事だった」と佐藤看護部長。藤井さんは「これ自体が何か強制力を持つものではないが、病院として表明することが大事。迷ったときに悩んだりしたときに、指針を読み直すことで、自分のやったことを確認したり、俯瞰したりすることができる」とその意義を説明する。
同院では7月には一旦感染専用病床は解消したが、再度の感染拡大を受け、8月、再び感染専用病棟を編成した。新型コロナウイルス感染症の終息が見えない中、看護師たちは、感染対策と医療倫理のバランスの難しさに向き合いながら、今日も看護を続けている。
(2020年8月取材)
- 1.神奈川モデル:神奈川県が独自に打ち出した新型コロナウイルス感染症の医療体制。患者を重症(人工呼吸器/ECMO)、中等症(酸素投与 + α)を無症状・軽症(酸素投与不要)に分け、それぞれを高度急性期・急性期病院、重点医療機関、自宅・宿泊施設等に振り分けている。
- 2.倫理コンサルテーションチーム:同院では2018年に発足。医師、看護師、社会福祉士、薬剤師、理学療法士、事務でチームを組織し、現場の医療チームから医療倫理的な問題についてタイムリーに相談を受けている。
- 3.川崎市立多摩病院「COVID—19患者対応に関する倫理指針」
よりよいウェブサイトにするために
みなさまのご意見をお聞かせください

